Esclerose Tuberosa: Sintomas, Causas e Tratamento
A esclerose tuberosa ( ET ) ou doença de Bourneville é uma patologia de origem genética que causa o crescimento de tumores benignos (hamartomas) e várias malformações anatômicas em um ou vários órgãos: pele, cérebro, olhos, pulmões, coração, rins, etc ... (Sáinz Herández e Vallverú Torón, 2016).
No nível neurológico, geralmente afeta significativamente o sistema nervoso central (SNC) e o sistema nervoso periférico (SNP) e, além disso, pode resultar em uma combinação de sintomas incluindo convulsões, atraso no desenvolvimento generalizado, alterações comportamentais, malformações cutâneas e patologias renais (Instituto Nacional de Distúrbios Neurológicos e Derrame, 2016).

A incidência e gravidade dos sintomas variam consideravelmente entre os afetados. Muitas pessoas com esclerose tuberosa têm uma boa qualidade de vida (National Tuberous Sclerosis Association, 2016).
A patologia que coloca em risco a vida da pessoa afetada é o envolvimento renal. Muitos dos pacientes morrem como resultado de problemas renais e não por problemas neurológicos ou cardíacos (Curatolo, 2003).
A esclerose tuberosa é uma condição médica que geralmente é detectada nos estágios iniciais da vida, geralmente durante a infância. No entanto, em alguns casos, a ausência de um curso clínico significativo retarda o diagnóstico até a idade adulta (Mayo Clinic, 2014).
Atualmente, não há tratamento curativo específico para a esclerose tuberosa. Todas as intervenções médicas estarão condicionadas às patologias e manifestações clínicas específicas em cada caso (Sáinz Herández e Vallverú Torón, 2016).
Características da esclerose tuberosa
A esclerose tuberosa (TS) é uma condição médica descrita há mais de 100 anos (Argüelles e Álvarez-Valiente, 1999).
No ano de 1862, Von Recklinghausen publicou um relato clínico descrevendo um caso de um recém-nascido cuja morte foi devido à presença de tumores cardíacos e numerosos esclerose cerebral (Gerogescou et al., 2015).
Embora o neurologista francês Bourneville, em 1880, tenha descrito pela primeira vez as lesões cerebrais características dessa patologia, não foi até 1908, quando Vogt, definiu precisamente o curso clínico caracterizado pela apresentação da tríade clássica: adenoma sebáceo, atraso episódios mentais e convulsivos (Argüelles e Álvarez-Valiente, 1999).
Além disso, em 1913 foi Berg quem demonstrou o caráter hereditário da transmissão desta patologia (Gerogescou et al., 2015).
O termo que dá nome a essa doença, a esclerose tuberosa, refere-se ao aparecimento de lesões tumorais (calcificadas, com formato semelhante a um tubérculo) (Sáinz Herández e Vallverú Torón, 2016).
No entanto, na literatura médica, também podemos encontrar outros nomes, como doença de Bourneville, complexo esclerose tuberosa, facomatose esclerose tuberosa, entre outros.
A esclerose tuberosa (ET) é uma doença genética que se expressa de maneira variável, caracterizada pela presença de hamartomas ou tumores benignos em vários órgãos, principalmente no coração, cérebro e pé (Arango et al., 2015).
Freqüência
A esclerose tuberosa é uma doença que afeta homens e mulheres e todos os grupos étnicos (Gerogescou et al., 2015).
Além disso, apresenta uma frequência de 1 caso para cada 6.000 pessoas (Curatolo, 2003).
No entanto, outros estudos estatísticos estimam a prevalência dessa patologia em um caso por 12.000 a 14.000 pessoas com menos de dez anos de idade. Enquanto a incidência é estimada em 1 caso por 6.000 nascimentos (Gerogescou et al., 2015).
Estima-se que cerca de um milhão de pessoas no mundo sofram de esclerose tuberosa (Associação de Esclerose Tuborosa, 2016).
No caso dos Estados Unidos, considera-se que a esclerose tuberosa pode afetar aproximadamente 25.000-40.000 cidadãos (Instituto Nacional de Distúrbios Neurológicos e Derrames, 2016).
Tem uma origem genética autossômica dominante em 50% dos casos, enquanto os outros 50%, esta patologia é devido a uma mutação genética de novo (Curatolo, 2003).
Signos e sintomas
As características clínicas da esclerose tuberosa baseiam-se principalmente na presença de tumores não-cancerígenos ou outros tipos de crescimento que crescem em diferentes partes do corpo, sendo mais comuns na pele, coração, pulmões, rins e cérebro (Mayo Clinic, 2014).
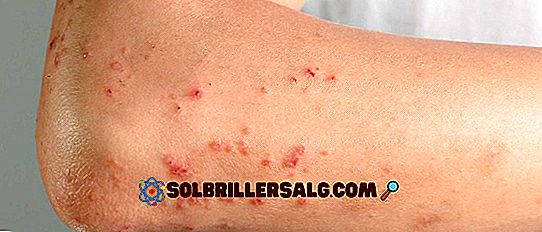
Envolvimento cutâneo
No caso de lesões de pele, algumas das manifestações mais frequentes são (Sáinz Herández e Vallverú Torón, 2016, Associação Nacional de Esclerose Tuberosa, 2016):
- Angiofibromas faciais: Pequenos tumores benignos consistindo de tecido conjuntivo e vascular. Eles geralmente aparecem no nariz e nas bochechas e, além disso, geralmente aparecem como pequenas protuberâncias avermelhadas que tendem a aumentar de tamanho ao longo do tempo. Eles geralmente aparecem em 70-80% dos casos.
- Fibromas ungueais ou tumores de Köenen : Formações carnosas que se desenvolvem sob as unhas ou ao redor.
- Placas fibrosas : manchas ou formações rosa localizadas no rosto, especialmente na testa ou bochechas.
- Pontos hipocrômicos (cor mais clara que a pele) ou acrômica (ausência total de pigmento da pele): Esse tipo de envolvimento cutâneo aparece em aproximadamente 90% dos casos de esclerose tuberosa.
Envolvimento renal
No caso dos rins, algumas das manifestações mais frequentes são (Sáinz Herández e Vallverú Torón, 2016, Associação Nacional de Esclerose Tuberosa, 2016):
- Angiomiolipomas renais (AMLs) : são formações tumorais benignas. Geralmente aparece e na infância e se desenvolve lentamente, então eles geralmente não causam grandes problemas médicos até a idade adulta. É uma manifestação clínica comum, aparece em 70-80% dos casos. Alguns dos sintomas que causam são: hipertensão, insuficiência renal ou sangue na urina, entre outros.
- Cistos renais: Os cistos renais são sacos ou bolsas de líquidos que se formam em diferentes áreas dos rins. Embora em muitos casos eles geralmente não tenham grande relevância clínica, em outros casos eles podem ser devido ao carcinoma renal (um tipo de câncer renal).
Envolvimento cardíaco
As lesões cardíacas, se presentes, geralmente apresentam um tamanho maior, além de mais graves nos estágios iniciais de vida e precisam ser reduzidas com o desenvolvimento normal do organismo (Mayo Clinic, 2014).
- Rabdomiomas cardíacos : é o acometimento cardíaco mais frequente, ocorrendo geralmente em aproximadamente 70% dos casos. São formações tumorais benignas que geralmente reduzem seu tamanho ou desaparecem com o aumento da idade. É possível que, como conseqüência, apareçam outros sintomas cardíacos, como arritmias ou taquicardia (Sáinz Herández e Vallverú Torón, 2016, Associação Nacional de Esclerose Tuberosa, 2016)
Envolvimento pulmonar
Os sinais e sintomas pulmonares são mais frequentes nas mulheres do que nos homens. Além disso, geralmente está associada à presença de linfangioleiomiomatose (LAM), um tipo de patologia degenerativa que afeta os pulmões (Sáinz Herández e Vallverú Torón, 2016).
As consequências clínicas do envolvimento pulmonar geralmente consistem em insuficiência respiratória, pneumotórax espontâneo, colapso pulmonar, entre outros (Sáinz Herández e Vallverú Torón, 2016).
Envolvimento neurológico
A esclerose tuberosa é uma patologia que afeta uma ampla variedade de estruturas do nosso corpo, no entanto, a mais notável e a principal área afetada é o sistema nervoso. O envolvimento neurológico geralmente ocorre entre 80% e 90% dos casos (Curatolo, 2003).
Algumas das condições médicas que geralmente afetam a esfera neurológica são (Sáinz Herández e Vallverú Torón, 2016, Associação Nacional de Esclerose Tuberosa, 2016):
- Túneis corticais: Os tubérculos ou tuberosidades corticais são pequenas formações tumorais que geralmente estão localizadas em áreas frontais e parietais. Além disso, eles geralmente são formados por células anormais ou desorganizadas.
- Nódulos gliais subependimários: Este tipo de envolvimento é constituído por um acúmulo anormal de células em diferentes áreas dos ventrículos cerebrais. Eles geralmente apresentam um curso clínico assintomático.
- Astrocitomas subependimários de células gigantes: são formações tumorais derivadas de nódulos gliais subependimários. Quando atingem um tamanho elevado, podem bloquear a drenagem do líquido cefalorraquidiano e, consequentemente, levar ao desenvolvimento de hipertensão intracraniana.
A afetação de cada uma dessas áreas produzirá uma série de complicações médicas ou sintomas secundários, entre os quais:
- Episódios convulsivos : A presença de formações tumorais no nível neurológico pode levar a descargas epilépticas em aproximadamente 92% dos casos. Quando esse tipo de crise não é controlado de forma eficaz, é possível que surjam danos cerebrais cumulativos.
- Sintomas motores : Da mesma forma, as formações tumorais no nível cerebral podem levar ao desenvolvimento de hemiplegia, descoordenação motora, presença de movimentos involuntários, entre outros.
- Deficiência intelectual : As alterações cerebrais e a persistência dos episódios convulsivos podem ter um forte impacto tanto no funcionamento intelectual geral, quanto nos diferentes domínios cognitivos em particular.
- Alterações comportamentais : Em muitos casos de esclerose tuberosa tem sido observada a presença de características autistas, hiperatividade, comportamento agressivo, características obsessivo-compulsivas, falta ou ausência de comunicação verbal, irritabilidade, labilidade, falta de iniciativa, entre outros.
Causas
A origem da esclerose tuberosa é genética. Estudos clínicos e experimentais conseguiram identificar que esta patologia é devida à presença de defeitos ou mutações em dois genes, TSC1 e TSC2 (Instituto Nacional de Distúrbios Neurológicos e Derrame, 2016).
- O gene TSC1 foi descoberto na década de 1990. Está presente no cromossomo 9 e é responsável pela produção de uma proteína chamada hamartin (Instituto Nacional de Distúrbios Neurológicos e Derrames, 2016).
- O gene TSC2, presente no cromossomo 16, é responsável pela produção da proteína tuberina (Instituto Nacional de Distúrbios Neurológicos e Derrame, 2016).
Diagnóstico
O diagnóstico de esclerose tuberosa é geralmente baseado nos sinais clínicos característicos desta doença: retardo mental, convulsões, formações tumorais (Argüelles e Álvarez-Valiente, 1999).
Em uma conferência em 1998, uma série de critérios diagnósticos consensuais para a esclerose tuberosa foi estabelecida (Gerogescou et al., 2015)
Atualmente, o diagnóstico pode ser provável ou possível e, além disso, um teste genético deve ser incluído (Gerogescou et al., 2015).
Teste genético
Os resultados dos testes genéticos devem mostrar a presença de uma mutação ou alteração patogênica em um dos genes TSC1 ou TSC2.
Geralmente, um resultado positivo é geralmente suficiente para o diagnóstico, no entanto, um resultado negativo não exclui a presença. Aproximadamente entre 10% e 15% dos casos diagnosticados não foram capazes de identificar uma mutação genética específica.
Critérios clínicos maiores e menores
Critérios clínicos principais
Os principais critérios clínicos incluem uma ampla variedade de condições médicas, entre as quais: máculas hipopigmentadas, angiofibromas, miomas de unhas, manchas na pele, hamartomas da retina, displasias corticais, nódulos subependimários, rabdomiomas cardíacos, angiomiolopmias renais e lifioliolimiomatose.
Critérios clínicos menores
Os critérios clínicos menos incluem: depressões dentárias, lesões de pele, fibromas intra-orais, máculas da retina, múltiplos cistos renais e hamartomas extrarrenais.
Assim, dependendo da presença do critério maior e / ou menor, o diagnóstico de esclerose tuberosa pode ser (Gerogescou et al., 2015):
- Diagnóstico definitivo : presença de dois critérios maiores ou maior e dois ou mais menores.
- Possível diagnóstico : presença de um critério maior ou dois ou mais critérios menores.
- Diagnóstico provável : presença de um critério maior e critério menor.
Tratamento
Atualmente, não há cura para a esclerose tuberosa. Apesar disso, existe uma grande variedade de tratamentos disponíveis para o controle dos sintomas.
Dessa forma, as intervenções terapêuticas dependerão fundamentalmente das áreas afetadas e dos sinais e sintomas médicos presentes.
No nível farmacológico, um dos tratamentos mais utilizados são os antiepilépticos. O objetivo básico destes é o controle de crises convulsivas para prevenir o desenvolvimento de danos cerebrais secundários.
Por outro lado, também é possível utilizar procedimentos cirúrgicos para a eliminação de formações tumorais. Normalmente, é usado para eliminar tumores que têm acesso fácil.
Além disso, avanços importantes estão sendo feitos no nível experimental para a identificação de tratamentos curativos.
Por outro lado, a intervenção psicológica também é fundamental nos casos de afetação intelectual.